Leefstijl en blaaspijnsyndroom, zelfmanagement helpt
Eerder dit jaar sprak Dick Janssen op het webinar van ESSIC, International Society for the Study of BPS, een non-profit organisatie voor professionals. De leden zijn wetenschappers en/of artsen van over de hele wereld met interesse in onderzoek naar en/of behandeling van blaaspijnsyndroom (BPS).
Wat kunnen blaaspijnsyndroom patiënten zelf doen?
Het onderwerp van het webinar was behavioural management oftewel zelfmanagement bij blaaspijnsyndroom. Aan internationale collega’s presenteerde Dick Janssen zijn ervaringen omtrent de vraag:
‘Wat kunnen patiënten, naast het dieet, zelf doen qua gedrags- en leefstijlveranderingen om de last van het leven met BPS/IC te verminderen? En hoe kunnen klinische artsen daarbij begeleiden?’
Zelfmanagement en de uitkomsten van het ICP onderzoek
Janssen merkt daarbij op dat zelfmanagement en leefstijl nog slecht is onderzocht en er nog weinig duidelijkheid is te vinden in richtlijnen. Daarom deelde Janssen naast de bestaande richtlijnen van AUA en EAU zijn ervaringen met de oplossingen waar patiënten zelf mee komen. Dick Janssen gebruikte daarbij ook de resultaten van het patiënten onderzoek dat in 2021 werd uitgevoerd door de Nederlandse blaaspijnsyndroom patiëntenvereniging ICP met meer dan 200 respondenten.
Aanpassingen leefstijl bij blaaspijnsyndroom
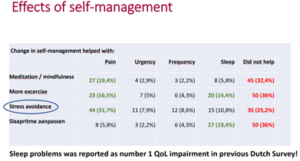
Uit dit onderzoek blijkt hoe groot de impact van blaaspijnsyndroom op hun Qol (quality of life) is. Patiënten gaven het vaakst aan ‘groot’, gevolgd door ‘matig groot’ en ‘zeer groot’. Het overgrote deel van de patiënten heeft haar leefstijl aangepast aan het blaaspijnsyndroom, blijkt uit dit onderzoek. Wat pasten ze aan? En welke resultaten behaalden ze hiermee? De uitkomsten zijn weergegeven in dit schema.
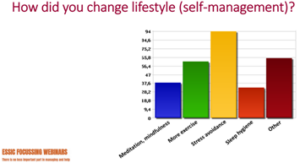
Zelfmanagement bij blaaspijnsyndroom
Als bevindingen uit de dagelijkse praktijk noemt Dick Janssen:
- Patiënten zijn vaak goede probleemoplossers!
- Luister naar de verhalen van ervaren patiënten over hun zelfmanagement strategieën.
- Informeer patiënten dat blaaspijnsyndroom niet ‘one-size-fits-all’ is.
- Betrek partner en gezin in het proces.
- Geef voldoende info voor zelfmanagement, zoals internetsites van patiëntenverenigingen.
- Wees een goede, realistische coach en manage goed de verwachtingen.
- Creëer mindset om tot een individueel holistisch behandelprogramma te komen.
- Maak patiënt, en partner, zo zelfredzaam mogelijk.
Eerst: vind de triggers waardoor symptomen ontstaan
- Geef prioriteit aan symptomen die de patiënt zelf aangeeft.
- Identificeer triggers voor elk symptoom.
- Kijk samen of er leefstijl tips zijn die kunnen helpen.
Praktische tips om zelf pijn te managen
- Beheer/verminder fysieke activiteiten op slechte dagen, maar blijf in beweging met (zeer) milde lichaamsbeweging.
- Verminder pijntriggers zoals onder andere zwaar tillen, fietsen en stilstaan.
- Geef voorlichting over pijnmedicatie en mogelijkheden.
- Pijn door de bekkenbodem: warmte is je vriend: (warme baden, heatpacks etc.) en doe ontspanningsoefeningen.
- Pijn door angst: verminder stress-triggers, ook kan mindfulness of meditatie helpen.
Aandachtspunten om urineweginfecties te voorkomen
- Drink voldoende water, probeer 2 liter.
- Neem D-mannose, cranberry is vaak te zuur.
- GAG-therapie om overmatig antibiotica gebruikt te voorkomen.
- Plastraining, met name de blaas goed leegplassen.
- Andere aandachtpunten kunnen zijn: probiotica, darmbeheer, antibiotica als onderhoudskuur.
Praktische tips bij slecht slapen door blaaspijnsyndroom
- Houd regelmatige bedtijden aan, ga niet uitslapen.
- Zorg voor een warm bed! Gebruik bijvoorbeeld een elektrisch deken.
- Eet niet 2 uur voor het slapen gaan.
- Vermijd drukke activiteiten 2 uur voor het slapen gaan.
- Vermijd schermgebruik, het zogenoemde blauwlicht, voordat je naar bed gaat.
- Beweeg overdag, niet in de laatste 2-3 uur voor het slapen gaan.
- Geen cafeïne in de avond, beperk alcohol.
- Als de slaap niet komt, blijf dan niet liggen in bed. Ga eruit en doe wat ontspanningsoefeningen voor u terug in bed gaat.
Zelfmanagement volhouden
- Monitor effecten van zelfmanagement kritisch.
- Therapietrouw; wat zijn redenen voor de patiënt om te stoppen?
- Voorkom stapeling van (niet-effectieve) behandelingen, dat geldt ook voor zelfmanagement.
- Maak een lijst van behandelingen die werken voor de individuele patiënt.
- Maak een behandelplan voor bij een stabiele situatie en bij terugkerende symptomen.